Pengenalan Kanser Ovari
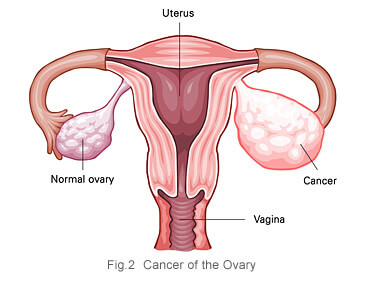
Kanser ovari merupakan kanser yang timbul daripada ovari , iaini sepasang organ yang menghasilkan benih dan hormon wanita. Ia biasanya berlaku di kalangan wanita berusia 40-an ke atas dan memuncak di kalangan umur 55 ke 60 tahun tetapi ia juga boleh berlaku di kalangan wanita remajakurang dan pada 20 tahun.
Kebanyakan kanser ovari merupakan kanser yang timbul daripada permukaan ovari (epithelial cancer) dan sebahagian kecil berasal daripada sel-sel benih telur (germ cell cancer).Kanser ovari lambat dapat dikesan kerana kedudukan organ itu yang letaknya jauh di dalam pelvis berbanding pangkal rahim (serviks) dan juga endometrium (dinding rahim). Ini menjadikan proses saringan (screening) tidak dapat dilakukan.
Kanser ovari cenderung berlaku kepada wanita yang mempunyai ibu atau adik-beradik yang menghidapi kanser tersebut. Ia juga cenderung berlaku di kalangan wanita yang mencapai akil baligh awal dan lewat menopos serta wanita yang tidak pernah hamil (ovari direhatkan semasa kehamilan). Selain daripada itu wanita yang hamil pada usia lewat serta wanita yang mempunyai kumpulan darah ‘A’ juga dikaitkan dengan kanser ovari.
Penyebab Kanser Ovari
Tiada siapa yang tahu apa punca sebenar kanser ovari. Sejak dahulu lagi penggunaan bedak (talcum powder) yang disapu pada kemaluan wanita sering dikaitkan dengan kanser ovari. Ini timbul daripada kajian yang dibuat di Afrika Selatan.
Bedak yang digunakan tersebut sebenarnya mengandungi kandungan asbestos yang tinggi. Bedak-bedak yang ada pada masa ini tidak lagi mengandungi asbestos, maka ianya selamat digunakan.
Faktor jangkitan virus yang berkemungkinan menyebabkan kanser ovari ada juga dikaji. Walau bagaimanapun tiada hubung kait nyata yang dapat dikesan antara jangkitan virus dan kanser ovari.
Gejala / Tanda Kanser Ovari
Kanser ovari biasanya tidak mempunyai sebarang gejala yang spesifik pada peringkat awal. Kebanyakan wanita mempunyai rasa kembung perut, ada juga yang mengalami cirit ataupun sembelit. Selalunya keadaan ini disangkakan adalah kerana masalah usus dan tidak diberi perhatian yang wajar. Bengkak di perut pada peringkat awal biasanya disangkakan adalah pertambahan berat badan yang biasa.
Sakit yang kuat adalah sangat jarang, kecuali terdapat ketumbuhan ovari yang terpulas atau berlaku perdarahan di dalam ovari tersebut. Ada juga pesakit yang perutnya membesar/membusung kerana cecair (ascites) yang dihasilkan oleh kanser ovari.
Cecair ini membuatkan perut pesakit menegang dan besar. Selalunya kanser ovari sudah pun merebak ketika ianya diketahui.

Cara Mengesan Kanser Ovari
Banyak kajian telah dibuat bagi mengenal pasti kaedah menyaring kanser ovari. Ada yang menggunakan ujian darah seperti antigen tumor CA125, antigen carcinoembrionic (CEA), alfafetoprotein (AFP) dan beta HCG. Ada juga yang menggunakan imbasan ultrasound secara berkala. Ada yang sanggup menjalani pembedahan membuang organ ovari itu sendiri.
Namun tiada satu kaedah pun yang menjadi kaedah saringan yang berkesan dan ekonomikal. Hanya tiga kumpulan utama yang diberikan keutamaan dan galakkan untuk menjalani saringan kanser ovari iaitu mereka yang mempunyai keluarga terdekat yang menghidap kanser ovari, mereka yang membawa gen BRCA1 dan BRCA2 (berisiko tinggi terhadap kanser ovari dan payudara) serta mereka yang mempunyai keluarga terdekat menghidapi kanser usus besar, kanser rahim dan kanser payudara. Sekurang-kurangnya ujian darah patut dijalankan ke atas tiga kumpulan ini.
Diagnosis untuk Kanser Ovari
Diagnosis dibuat dengan membuat pemeriksaan pesakit serta beberapa ujian yang mudah.
Secara klinikal pemeriksaan pesakit akan memberi jumpaan terhadap ketumbuhan yang keras di dalam pelvis atau kadang-kadang ketumbuhan berupa sista (cyst) air atau campuran cecair dan ketumbuhan yang keras.
Secara radiologikal selalunya menggunakan ultrasound. Saiz ketumbuhan ciri-ciri tertentu dapat membantu doktor untuk mengenalpasti adakah ketumbuhan itu normal atau tidak.
Secara ujian makmal ujian tumor antigen CA125 boleh dijalankan. Ianya merupakan sejenis protin yang dihasilkan oleh kanser ovari. Malangnya protein CA125 ini juga dihasilkan juga oleh keadaan lain seperti endometriosis, fibroid serta keadaan radang pada dinding peritoneum. Bezanya adalah pada keadaan kanser ovari bacaannya selalu sangat tinggi kadang-kadang menghampiri atau jauh melebihi 1000 iu.
Secara pembedahan merupakan kaedah yang paling tepat untuk membuat diagnosis kanser ovari. Ianya hanya akan dilakuakn setelah ujian-ujian di atas dilakukan serta pesakit sudah dipastikan dalam keadaan optimum untuk menjalani pembedahan. Tahap penyakit (staging) akan dibuat semasa pembedahan serta ketumbuhan akan dibuang sebanyak yang mungkin. Ketentuan tahap penyakit (staging) adalah berlandaskan The International Federation Of Gynaecology and Obstetrics (FIGO).
Cara Kanser Ovari Merebak
Kanser ovari boleh merebak keseluruh ruang peritoneum (ruang antara pelvis ke dasar paru-paru). Ianya merebak mengikut aliran cecair peritoneum. Perebakan juga selalu berlaku mengikut sesalur limfa. Kira-kira 60 ke 70 peratus kanser tahap III akan mempunyai perebakan hingga ke kelenjar pelvis dan para-aortik.
Perebakan melalui aliran darah adalah sangat jarang. Walau bagaimanapun ianya boleh berlaku pada peringkat lewat, terutamanya setelah pesakit menjalani pelbagai rawatan. Perebakan ini boleh menular ke tulang belakang, otak dan paru-paru.
Sokongan Emosi Selain daripada kesihatan fizikal, kesihatan dari segi psikologi hendaklah juga dititik beratkan. Ahli keluarga serta pasangan masing-masing hendaklah dibawa berbincang tentang kaedah rawatan serta sokongan moral yang perlu diberikan.
Rawatan Kanser Ovari
Rawatan kanser ovari umumnya memerlukan pembedahan membuang ketumbuhan kanser ovari serta ovari yang sebelah lagi, rahim dan lapisan lemak dalam perut (omenta). Lain-lain organ yang di jangkiti kanser seperti usus akan di bedah jika perlu. Ini diikuti pula dengan rawatan kemoterapi. Sebaik sahaja diagnosis kanser ovari dibuat, pesakit hendaklah dioptimakan bagi menjalani pembedahan secepat mungkin.
Pembedahan adalah langkah yang pertama dan paling penting untuk memastikan (confirm) diagnosis, mengetahui tahap penyakit (staging) serta membuang sebanyak mungkin ketumbuhan yang nampak dengan nyata.
Di akhir pembedahan diharapkan sebanyak mungkin tisu-tisu kanser dapat dibuang dan tidak lebih daripada 1 cm sahaja tisu yang tertinggal. Langkah-langkah rawatan susulan (follow-up) serta rawatan lanjutan seperti kemoterapi atau radioterapi hendaklah diatur dengan cepat. Sekiranya rawatan kemoterapi diberi dengan lewat ada kemungkinan sel-sel kanser boleh tumbuh kembali.
Untuk wanita yang masih remaja atau masih inginkan mendapat anak, jenis pembedahan mungkin berbeza dary yang tersebut di atas. Rahim dan ovari sebelah yang pecah tersbut mungkin tidak perlu di buang.
Rawatan Kemoterapi Untuk Kanser Ovari
Setelah selesai menjalani pembedahan, pesakit akan diberikan suntikan ubat kemoterapi. Tujuan ubat ini diberi adalah untuk membunuh sel-sel kanser ovari yang masih tertinggal di dalam tubuh pesakit. Rawatan kemoterapi sudah wujud sejak lebih 30 tahun yang lalu.
Kemoterapi boleh juga diberi sebelum pembedahan. Agen-agen yang terkini adalah dari kumpulan taxane seperti paclitaxel dan docetaxel dan kumpulan platinum seperti cisplatinum dan carboplatin. Karboplatin, analog cisplatinum banyak di gunakan sekarang kerana kesan sampingannya yang sangat kurang tanpa menjejaskan hasil rawatan.
Lain-lain agen adalah siklophosphamid, etoposide, adriamycin (CAP), 5 flourouracil dan lain-lain. Kemoterapi boleh di beri secara single agen atau secara multi agen (campuran).
Campuran agen-agen kemoterapi selalunya di gunakan untuk kes kanser agresif, tahap yang lanjut (advanced), tiada response kepada platinum atau untuk kumpulan kes kanser yang berulang.
Rawatan Radioterapi Untuk Kanser Ovari
Rawatan radioterapi ada digunakan bagi merawat kanser ovari jenis sel-sel germa (germ cell) di peringkat awal. Tetapi ia tidak digunakan dengan meluas dalam kanser ovari yang lain kerana kurang berkesan serta kesan sampingan yang teruk, merosakkan organ-organ penting seperti hati, buah pinggang serta usus kecil dan usus besar.
Rawatan Kanser Ovari Menggunakan Terapi B17 Biji Aprikot
Biji Aprikot ialah enzim Amygdalin atau Laetrile atau juga disebut Vitamin B17. Tugas B17 ini hanyalah memusnahkan sel asing dan mengeluarkannya melalui perkumuhan. B17 terdapat dalam banyak makanan, malangnya tabiat pemakanan kita hari ini telah mengenepikan dan mengurangkan penggunaan B17 yang rasanya agak pahit, tetapi berkesan mencegah kanser.

Vitamin B17 dari Biji Apricot akan bekerjasama dengan sistem imun dan membunuh sel-sel kanser secara langsung. Cyanide akan dibebaskan dari ikatan kimianya yang terdapat dalam B17. Terdapat pengguna pesakit kanser ovari yang menunjukkan pemulihan positif selepas mengambil biji aprikot sebagai makanan tambahan.
Pertubuhan Sokongan
Rawatan penyakit kanser selalunya memerlukan kos yang tinggi. Bagi pesakit-pesakit kanser yang memerlukan bantuan biasanya mereka akan dirujuk kepada Majlis Kanser Nasional (MAKNA).
Sumber Rujukan : http://www.myhealth.gov.my/index.php/my/kanser-ovari